Las células madre o troncales (stem = vástago) son células que dan origen a otras células más especializadas, a través del proceso conocido como diferenciación celular. Las células embrionarias en etapas tempranas son indiferenciadas y derivan en varios tipos celulares como: células musculares, células neuronales, células óseas, etc., de acuerdo con un programa genético preestablecido. (En botánica, el vástago es la estructura que dará origen a toda la planta adulta)
Los medios hacen mucho énfasis al hablar de células madre, y hay esperanza de curar enfermedades, tales como Parkinson y Distrofia Muscular, así comolesión de la médula espinal, usando la tecnología de las células troncales o células madre. ¿Y qué hay sobre la poliomielitis? Fue alentador ver una noticia de prensa del Instituto Salk esta primavera, diciendo que se agregó el Síndrome Post-Polio a la lista de los objetivos de la Terapia con células madre .[1]
Un repaso sobre las células madre.
Existen dos grandes tipos de células madre con varios subtipos:
Las CÉLULAS MADRE EMBRIONARIAS se derivan del blastocisto humano -el resultado de cinco días de división celular, después de que el esperma y el óvulo se han fusionado [fecundación] en un huevo fertilizado (cigoto). El blastocisto humano es una esfera con cerca de 30 células madre adentro, y estas células tienen muchas características útiles para la terapia. Inyectadas con mensajeros químicos, ellas pueden convertirse en la mayoría de las células del cuerpo del adulto; es decir, son pluripotenciales. En un plato de laboratorio, pueden ser mantenidas, dividiéndose en las nuevas células madre, por más de un año. Podían ser fácilmente utilizadas para la producción de células nerviosas o de fibras musculares para la terapia del Síndrome Post-Poliomielitis.
Producto de la fecundación, se forma el cigoto que, por medio de divisiones celulares, formará estructuras embrionarias (o embriones tempranos) como son cigoto, mórula, blástula, gástrula, embrión y feto.
Mórula: Es una estructura embrionaria temprana, de forma esférica, maciza, formada por aproximadamente 30 células. Se forma por ahí del día 7-9 de gestación.
Blástula o blastocisto: estructura temprana embrionaria esférica hueca, formada por dos capas (embrión bilaminar) se forma por ahí del día 13, y es la que se implantará o anidará en el útero.)
La base de las células madre, de las embrionarias, de la clonación, etc., es que cada célula tiene toda la información genética de un nuevo ser, para formarlo y para que lleve a cabo todas las funciones biológicas de la célula del adulto. Esto hace a las células embrionarias y células madre, que sean totipotenciales, o pluripotenciales, es decir, que tienen la información para formar un nuevo ser y la capacidad de diferenciarse o convertirse en cualquier tipo de célula.
Una célula, entre más especializada es, más pierde su capacidad de totipotencialidad y pluripotencialidad, aunque tenga la información genética para ello. Entre las células más especializadas que tenemos están las neuronas.
Para restablecerles esta capacidad, los investigadores las inducen por medio de sustancias químicas.
Sin embargo, puesto que las CÉLULAS MADRE no son del paciente que las utilizará, son fácilmente rechazadas. Este problema puede ser solucionado si las células madre son clonadas primero por el paciente donante de un núcleo a una célula embrionaria humana y después dando un plazo de cinco días para el desarrollo, hasta que las células madre son evidentes en el blastocisto. Esto se llama reproducción terapéutica o intercambio nuclear. La reproducción terapéutica requiere la nueva legislación y es apoyada actualmente en los Estados Unidos. Además, las células madre embrionarias pueden transformarse en las células cancerosas más fácilmente que el segundo tipo de célula madre, o CÉLULAS MADRE DE ADULTO.
Las CÉLULAS MADRE DE ADULTO existen en muchas partes del cuerpo, por ejemplo en la médula, el cerebro, la sangre, el músculo, y los órganos internos. Son difíciles de aislar porque, en comparación con los tejidos dentro de los cuales se encuentran, representan una fracción muy pequeña de las células. Sin embargo, muchas CÉLULAS MADRE DE ADULTO son pluripotenciales y pueden ser inducidas para convertirse en músculo, nervio, piel, y una variedad de tipos de la célula. Dado que los pacientes pueden proporcionar las células madre para su propia terapia, las células madre no se rechazan. Las CÉLULAS MADRE DE ADULTO no son tan prodigiosas como las células embrionarias y no se pueden mantener en el laboratorio por tanto tiempo. Teóricamente, conforme progresa la tecnología, las CÉLULAS MADRE DE ADULTO deben poder servir como material celular para nuevas células nerviosas y fibras músculo-esqueléticas. (Ver figura 1.)
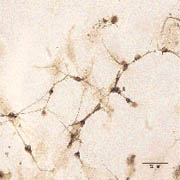
Figura 1. Neuronas motoras producidas en laboratorio a partir de células madre embrionarias. Nótense los axones fibrosos y las espesas pequeñas fibras terminales. Utilizado con permiso del Dr. Murashov. [2]
Algunos procedimientos pueden requerir las células madre embrionarias, y otros pueden funcionar mejor con CÉLULAS MADRE DE ADULTO[3]. En los Estados Unidos, hay actualmente muy pocas muestras de células madre embrionarias disponibles, que el gobierno pueda financiar. La Asociación Médica Americana (AMA) cabildeó recientemente para que esto sea reconsiderado. No hay noticias todavía.
El reto para el uso en la antigua polio.
La antigua polio presenta varios desafíos que la diferencian de los padecimientos discutidos generalmente como objetivos para la terapia con células troncales. Por ejemplo, en lesión de la médula espinal, hay una pérdida de células en la sección de la médula espinal -- donde reside el cuerpo de las células nerviosas. Fuera de la columna, cada célula proyecta en un tubo largo, a veces de tres pies o más largos, que termina en una fibra muscular dentro de un músculo. Teóricamente, estos tubos largos, o axones, terminan con algunas ramas que conectan con las células musculares. En lesión de la médula espinal, estas fibras y axones dentro de los músculos periféricos permanecen generalmente intactos. Lo que necesita hacerse es conectar un nuevo cuerpo nervioso con el axón que ya está ahí.
En el Síndrome Post-Polio, son las ramas terminales de los axones las que están muriendo mientras que la célula nerviosa por sí misma puede continuar viviendo o eventualmente morir. ¿Si los científicos implantan con éxito nuevas células nerviosas en el asta anterior de la médula espinal, pueden las células extender axones y ramas terminales conectivas hacia afuera a través de los tejidos a una fibra muscular objetivo? En la poliomielitis, una vez que las fibras musculares han perdido sus conexiones nerviosas, luchan para sobrevivir. Las fibras musculares típicamente se atrofiarán y llegarán a ser no-funcionales después de perder la estimulación nerviosa. Por lo tanto, las fibras musculares pueden también necesitar ser remplazadas. Esto es mucho más difícil que implantar nuevas células nerviosas en un lugar como en la enfermedad de Parkinson o en una lesión de la médula espinal.
Todavía, hay cosas que pueden hacerse. Por ejemplo, las nuevas células nerviosas, o las células apoyo, pueden ser implantadas, ya sea fusionándolas en las débiles células existentes de nervios motores, o proporcionándoles productos químicos protectores de apoyo. Esto permitiría que los nervios motores existentes funcionen por más tiempo y posiblemente incluso brotarán más.
Otra posibilidad sería intentar fortalecer los músculos más cercanos a la médula espinal. Los músculos tales como los paraespinales o los de la cadera, si están dañados, pueden dar lugar a una mayor discapacidad que los músculos más distantes, como la pantorrilla. De esta manera, puede ser posible tener un impacto positivo en los músculos en, o sobre la cadera, donde causan la mayoría de la discapacidad si están debilitados. Independientemente de esto, hay varias posibilidades prometedoras, incluyendo el uso de materiales biológicos soporte, tales como la condroitina, para dirigir los nuevos nervios a sus [músculos] objetivo.[4]
Varios factores inductores actúan en las células madre, permitiéndoles diferenciarse y crecer en el cuerpo o en el laboratorio.
Mientras avanza la investigación de las células madre, más de estos factores de crecimiento y diferenciación, para la especialización, adaptación y conexión de la célula, están por descubrirse.
Mirando hacia adelante
Imaginemos una combinación de mecanismos (algunos de los cuales se conocen ya) que puedan indicar a las neuronas motoras (células nerviosas) que deben formar conexiones con las nuevas fibras musculares. Músculos indicando a las moléculas de adhesión celular (MAC) que puedan atraer la ubicación de las sinapsis nerviosas (conexiones) con el músculo. Incluso sin usar células madre, los nuevos derivados químicos celulares pueden dirigir las células a las fibras apropiadas del músculo en un área en problemas. Hay muchas otras posibilidades. La única pregunta es cuánto tiempo pasará hasta que las terapias eficaces emerjan de la investigación de la célula madre.
Mucho del avance en las terapias con células madre y mucho de la realización de futuras promesas vendrán como resultado del trabajo de laboratorio usando organismos modelo como ratones. Un modelo del daño de la médula espinal, dando por resultado parálisis completa, se ha atenuado en una rata con las neuronas derivadas de las células madre embrionarias del ratón. Después del tratamiento, la rata fue capaz de utilizar sus piernas traseras en movimientos deambulatorios, que antes del tratamiento no podía realizar.[5]
Los roedores pueden ser fácilmente manipulados genéticamente y ser reproducidos sin rechazo de la célula implantada. Usar un ratón como modelo de polio (Polio Network News, Vol. 18, No. 4), significa una nueva oportunidad de estudiar la rehabilitación de la Post-Poliomielitis con las células madre. La posibilidad de usar este modelo ratonar de polio para los estudios de la célula madre que implican poliomielitis es clara, debido al éxito al usar roedores para una comprensión más allá de la diferenciación de la célula y las posibilidades de la terapia con células madre.[6]
El problema más enfadoso para los sobrevivientes de la polio puede ser la velocidad a la cual avanza la terapia con células madre. El reloj está haciendo tictac. Si el avance rápido en el uso de esta tecnología ocurre en los próximos diez años, o algo así, los que tuvieron poliomielitis en los años 40’s y 50’s pueden resultar beneficiados. Si no, estos sobrevivientes de la polio pueden simplemente esperar ansiosamente el siguiente hito de la medicina -- la capacidad de regenerar el tejido muscular y nervioso.
Tan cerca del remedio, pero aún tan lejos.
Edward P. Bollenbach (edward.bollenbach@snet.net) , BA, MA, Profesor Emérito en Biología, Universidad de la Comunidad del Noroeste de Connecticut, Winsted, Connecticut. Se recibió en Biología y realizó una Maestría en Biología por la Universidad del Estado de Nueva York en New Paltz, New York. En su trabajo profesional, él se centró en bacterias y hongos y, como él comenzó a experimentar efectos tardíos de la poliomielitis, él decidió utilizar sus conocimientos científicos para clarificar la información sobre Síndrome Post-Polio.----
Fue coautor en 2002 con Marcia Falconer, PhD, Ottawa, Ontario, Canadá, del artículo titulado "Pérdida funcional tardía en poliomielitis no-paralítica, publicado en ”Amer J Phys Med Rehabil, Jan-Feb, 79(1), 19-23.
[1] Salk Institute for Biological Studies News Release. (4 de junio 2003). Los hallazgos de la "fábrica" de células nerviosas motoras pueden obtener tratamientos para lesión o enfermedad de médula espinal.
[2] Murashov, Alexander, K., Profesor Auxiliar en Fisiología, Escuela de Medicina del Este de Carolina. Comunicación personal.
[3] Departamento de Servicios de Salud y Humanos de los Estados Unidos. (2001). Células madre: Direcciones científicas del progreso y de la investigación del futuro. Tomado de www.nih.gov/news/stemcell/scireport.htm
[4] Murashov, Alexander K. (2003). Desarrollo de un método para la generación de neuronas de médula espinal a partir de células madre embrionarias para el tratamiento de lesión de la médula espinal. Tomado de www.ecu.edu/physio/labakm/Stem%20Cells.htm.
[5] Las células madre ayudan al daño de la médula espinal. News from Science. Tomado de www.abc.net.au/science/news/stories/s69828.htm. (de noviembre el 30, 1999).
[6] El modelo del ratón desarrolado para la investigación de Post-Polio. (2002). Polio Network News, 18(4).
Reimpreso por Post-Polio Health (formalmente llamado Polio Network News) con permiso de Post-Polio Health International (www.post-polio.org). Traducido al español por Organización Post-Polio México (www.postpoliomexico.org), con permiso de Post-Polio Health International (www.post-polio.org), la única instancia con derecho a otorgar permiso para cualquier reproducción posterior de este material.
