La poliomielitis
La poliomielitis es una enfermedad producida por un virus (ver figura 1) del grupo de los entero virus. Se conocen tres tipos de este virus: el I ó Brunilda, el II ó Lasing y el III ó León. La mayoría de los casos (aproximadamente el 88 %) son resultado de un ataque por el virus de tipo I.
Figura 1. Poliovirus
La mayoría de las veces, la poliomielitis fue provocada por un solo virus, aunque se conocieron casos en que la enfermedad fue provocada por dos virus diferentes, que produjeron dos ataques de poliomielitis independientes.
El hombre es el único reservorio natural del virus, existiendo prácticamente en todos los lugares del mundo donde éste habita. Se transmite por vía ORAL-FECAL (fecalismo).
El poliovirus tiene preferencia por el sistema nervioso central (neurotropismo) y, de este, en especial por la sustancia gris, en donde se encuentran las neuronas motoras.
Cuando ataca en la infancia, el polivirus lo hace más frecuentemente en hombres que en mujeres, mientras que, a mayor edad, el ataque se concentra más en entre las mujeres.
Al inicio de la enfermedad, el virus se encuentra en grandes cantidades en la orofaringe, especialmente en amígdalas, además, del intestino. De ahí emigra al torrente sanguíneo y linfático hacia el sistema nervioso, donde persiste más tiempo que en el resto de los tejidos, causando la destrucción y muerte de las neuronas motoras.
Las lesiones neuronales se caracterizan por grados variables de disfunción de las mismas, sobre todo, por las lesiones en las astas anteriores de la medula espinal y los núcleos motores del tronco cerebral.
En los años 50s y 60s, se conoció, experimentalmente, por estudios en primates infectados en laboratorio, que las lesiones neurológicas no correspondían a los cuadros clínicos. Se encontraron mas lesiones de las que se esperaban.
Las lesiones causadas por el polio virus en el sistema nervioso son en: 1- Corteza cerebral motora, 2- Tálamo é Hipotálamo, Cerebro medio (sustancia gris), 3- Cerebelo, Núcleos del Techo y Vermis, 4- Tronco Cerebral, Núcleos Vestibulares de Nervios Craneales y Formación Reticular (Centros Vitales).
Las manifestaciones clínicas, son muy variables; van desde la infección inaparente, hasta la parálisis flácida de amplios grupos musculares según la región que resulte con más afectación. La lesión del tronco cerebral puede provocar la muerte por paro respiratorio.
El grupo de pacientes que sufrió ataque agudo de poliomielitis paralítica, y se recupera, sufre de secuelas, con predominio en miembros inferiores y superiores. Dependiendo del grado de sus secuelas, éstas pueden ser, más o menos visibles, en la apariencia física del paciente. Muchos se recuperaron por completo.
Por fortuna, después del último caso reportado en Tomatlán Jalisco, México, en 1991 [1], y el presentado en Perú, en 1992, el virus parece haber sido erradicado definitivamente del territorio continental de América. No obstante, aún persiste en algunos países como República Dominicana y Haití, además de que su presencia es considerada epidémica en algunos países de África y la India, ésto sin contar que hoy en día se están presentando casos con virus mutantes, por lo que todavía se ve lejana la erradicación total. No se debe de olvidar que la vacuna suele producir cuadros de poliomielitis en aproximadamente 0.4% por millón de dosis aplicadas.
El Síndrome Postpoliomielitis
El síndrome Postpoliomielitis, suele presentarse de 15 a 30 años después del ataque agudo de poliomielitis y lo pueden manifestar entre el 20 y el 80% (las estadísticas son muy variables) de quienes fueron atacados por el poliovirus.
Los síntomas del síndrome dependen en gran medida de las zonas neurológicas afectadas por la poliomielitis y el grado de muerte neuronal causado por esta. Suelen iniciar con fatiga y debilidad muscular, lentamente progresivas, y se les puede añadir la atrofia y el dolor muscular, además de dolor articular, de predominio en grandes articulaciones (cadera, rodillas, hombros, codos y columna vertebral).
Estos síntomas predominan en las extremidades primariamente afectadas, aunque posteriormente suelen presentarse en las extremidades (supuestamente) no afectadas, no siendo raro que el paciente presente fasciculaciones musculares, lo que se interpreta como un signo de denervación de los músculos.
Cuando el paciente sufrió lesión en el bulbo raquídeo (formación reticular y núcleos de pares craneales) éste, suele presentar disfunción, tanto respiratoria, como en el proceso de deglución de los alimentos, además de trastornos del sueño (apnea del sueño) e intolerancia al frió (piernas frías). Sin embargo la fatiga y la debilidad muscular, parecen ser el sello característico de este síndrome.
Fisiopatología. (Manera en que se produce la enfermedad).
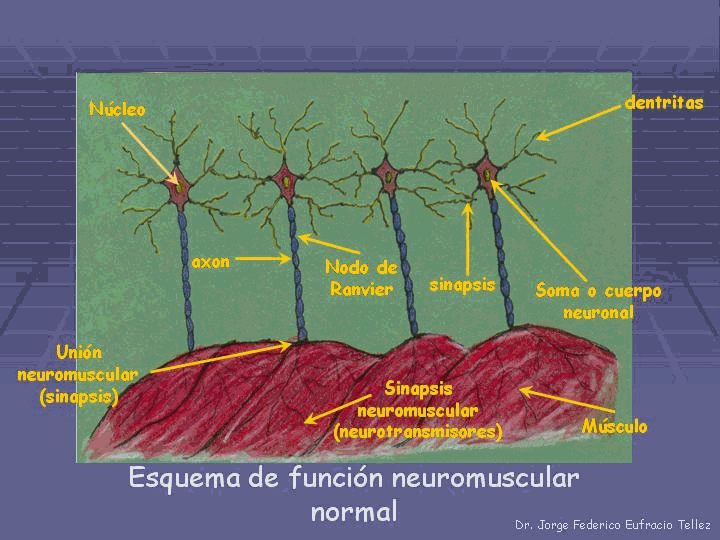
Figura 2. Función neuromuscular normal (antes del ataque del virus).
La mayoría de los investigadores concuerdan en el hecho de que cuando se produce el ataque de poliomielitis y el polio virus causa la muerte de las neuronas motoras, éste trae como consecuencia la pérdida de la innervación, y la función motora de las fibras musculares apareciendo de esta manera la parálisis flácida (comparar figuras 2 y 3).
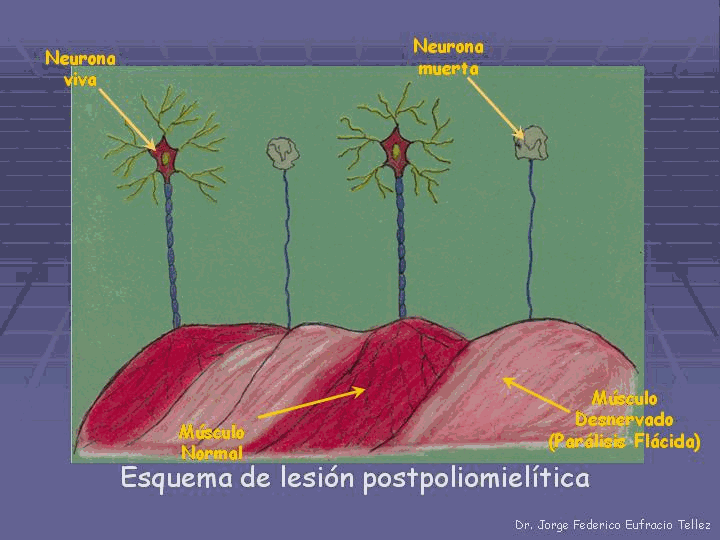
Figura 3. Función neuromuscular postpoliomielítica (después del ataque del virus).
Posteriormente viene una fase de recuperación en la que aparecen nuevos brotes axonales de las neuronas motoras vivas (ver figura 4), las cuales reinervan las fibras musculares afectadas, devolviéndoles total o parcialmente su función. La apariencia final de las secuelas tempranas en el paciente depende directamente de la eficacia de este proceso de recuperación.
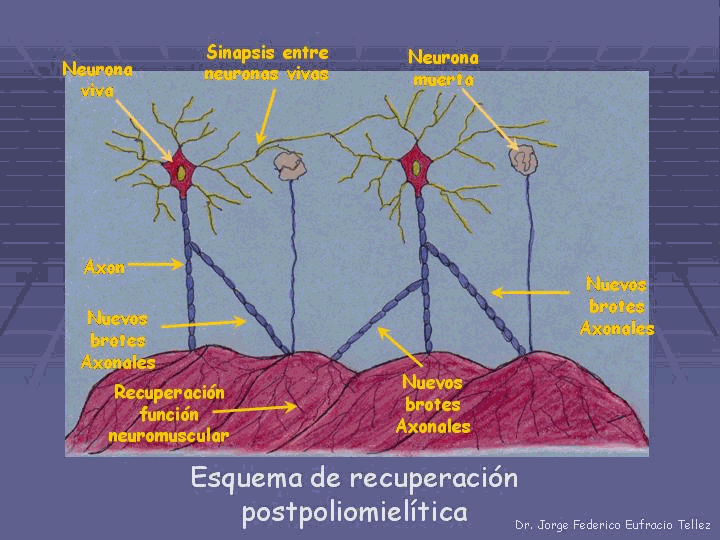
Figura 4. Recuperación poliomielítica
Muchos años después, estos nuevos brotes axonales, que no pueden mantenerse estables de manera indefinida, comienzan a morir produciendo de esta manera una nueva denervación de las fibras musculares y con esto la aparición de los síntomas del SPP; los efectos tardíos de la poliomielitis (ver figura 5).

Figura 5. Muerte de los nuevos brotes axonales.
El diagnóstico
El diagnóstico de este síndrome no es fácil, ya que los síntomas que presenta el paciente son en parte subjetivos y no existe ningún estudio, ni de laboratorio, ni de gabinete, que lo diagnostique de manera definitiva. Y si aunamos a esto el gran desconocimiento que se tiene del síndrome en el medio médico, esto dificulta aún más el diagnóstico, y por ende el tratamiento de los pacientes que lo padecen.
Sin embargo, con una buena historia clínica en donde se corrobore el haber padecido ataque de poliomielitis paralítica aguda, un periodo largo de permanencia en estado recuperado y la aparición de nueva fatiga y debilidad muscular, en conjunto con una adecuada exploración física en donde se demuestre la atrofia y la debilidad muscular además de la disminución o abolición de los reflejos osteotendinosos y la lectura e interpretación de los estudios de laboratorio y gabinete en donde se descarten algunas otras enfermedades debilitantes, como la diabetes mellitus, hepatopatías, patologías de tiroides y otras patologías neuromusculares, como la esclerosis lateral amiotrófica y la fibromialgia, entonces se estará en posibilidades de emitir con alguna certeza un diagnóstico de síndrome postpoliomielitico.
Un complemento indispensable para llegar al diagnóstico sería la tomografía axial computarizada (TAC) y la resonancia magnética (RM), que descartan tumoraciones de la unión bulbo raquídea y lesiones de la médula espinal, como la estenosis y tumores.
La electromiografía es de mucha importancia, ya que en estos pacientes suelen encontrarse alteraciones compatibles con problemas neuromusculares.
La biopsia muscular suele reportar alteraciones a nivel de las miofibrillas que sugieren la atrofia y signos de denervación muscular.
Hoy en día es lamentable ver que estos pacientes están sufriendo secuelas tardías de la poliomielitis que, lenta y dolorosamente les está causando incapacidades físicas para el desempeño de sus labores y para su vida cotidiana, y no reciben la atención médica adecuada para retardar, o revertir sus síntomas, y posibilitar la continuidad de su vida productiva.
La gran mayoría de estos pacientes se encuentran actualmente entre los 45 y los 60 años de edad, en su plena madurez intelectual, y serían plenamente productivos si este síndrome no los estuviera imposibilitando para ello.
Es necesario y urgente que el síndrome tenga toda la difusión posible y que la planta de médicos en todo el mundo lo reconozcan y diagnostiquen adecuada y oportunamente. Pero tal vez más importante sea que la comunidad médico-científica se aboque a la tarea de buscar la forma de evitar que quienes ya padecieron la poliomielitis, con todo lo que esto implica a nivel, tanto físico, como emocional, tengan que vivir una nueva batalla para la cual se encuentran absolutamente indefensos.
Dr. Jorge Federico Eufracio Tellez.
----[1] Según datos del Sistema Único de Información para la Vigilancia Epidemiológica / Dirección General de Epidemiología / SSA, en 1990 se presentaron los últimos siete casos de poliomielitis causada por virus salvaje en la República Mexicana. 2 en Sinaloa (febrero y junio), 3 en Colima (septiembre) y 2 en Jalisco (octubre). [Nota de Sergio Augusto Vistrain. Ver Gris No. 13].
